O que é Hérnia de Disco?
A hérnia de disco é uma condição em que um dos discos intervertebrais da coluna vertebral se desloca ou rompe em direção ao canal vertebral, ficando em contato íntimo com as estruturas neurais.
Os discos intervertebrais são estruturas que atuam como amortecedores entre as vértebras, permitindo flexibilidade e movimento da coluna.
Vale ressaltar que é, na maioria das vezes, uma doença autolimitada, que se resolve espontaneamente em 80% dos casos em até 6 semanas, independente do tratamento prescrito.
A hérnia de disco é uma condição comum que pode causar desconforto significativo e impactar a qualidade de vida.
No entanto, com diagnóstico precoce e tratamento adequado, é possível manejar os sintomas e melhorar a função da coluna.
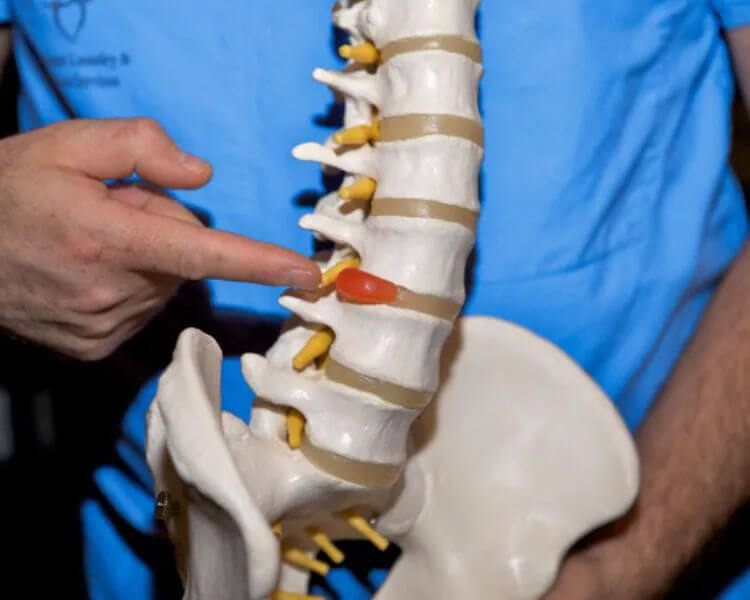

Se você suspeita que pode ter uma hérnia de disco, procure orientação de um especialista em ortopedia, como o Dr. Marcos Vaz de Lima, para uma avaliação completa e opções de tratamento.
Dr. Marcos Vaz de Lima Ortopedista e Traumatologista – CRM: 112688 e estou disponível para oferecer orientação especializada e cuidados de alta qualidade.
- Mestrado, doutorado e pós-doutorado
- Mais de 15 anos de experiência em cirurgia da coluna
- Prof. Assistente na Faculdade de Medicina da Santa Casa de SP
- Chefe do Grupo de Traumatologia do Esporte da Santa Casa de SP
- Membro do Núcleo de Coluna do Hospital Sírio Libanês
“Sou filho de médicos, herdei a paixão pela profissão e o valor do cuidado ao próximo. Humildade, trabalho árduo e ética me guiam tanto no trabalho quanto na vida pessoal.
Minha missão transcende o ato de curar, visando tocar vidas com empatia e inspirar confiança. O resultado do tratamento é meu compromisso prioritário. Sou médico, professor mas principalmente um aprendiz eterno, buscando sempre a evolução.”
Como ocorre a Hérnia de Disco?
A hérnia de disco ocorre quando o núcleo pulposo extravasa através de uma fissura ou ruptura no ânulo fibroso. Esse deslocamento pode pressionar os nervos próximos, causando dor, formigamento ou fraqueza.
Localização da Hérnia de Disco
A hérnia de disco pode ocorrer em diferentes regiões da coluna:
- Hérnia de disco lombar: É a mais comum, afetando a parte inferior das costas. Pode causar dor na região lombar, nas nádegas e nas pernas (ciática).
- Hérnia de disco cervical: Ocorre na região do pescoço, podendo causar dor no pescoço, nos ombros e nos braços.
- Hérnia de disco torácica: Menos comum, afeta a região média das costas e pode causar dor no meio das costas e ao redor do tórax.
Fatores de Risco
Alguns fatores podem aumentar o risco de desenvolver hérnia de disco:
- Envelhecimento: Com o passar dos anos, os discos perdem parte do seu conteúdo de água, tornando-se menos flexíveis e mais propensos a rupturas. A faixa etária mais comumente acometida é entre a terceira e quarta década de vida.
- Movimentos Repetitivos: Movimentos repetitivos de levantamento, torção ou flexão podem causar desgaste nos discos.
- Trauma: Lesões ou quedas podem causar hérnia de disco.
- Postura Inadequada: Manter uma má postura, especialmente ao sentar ou levantar objetos, pode aumentar a pressão sobre os discos.
- Excesso de Peso: O peso extra coloca mais pressão sobre os discos da coluna.

Sintomas Comuns
Os sintomas da hérnia de disco variam dependendo da localização e da gravidade da hérnia, mas podem incluir:
- Dor Localizada: Dor no local da hérnia, seja na região lombar, cervical ou torácica.
- Dor Irradiada: Dor que se irradia para outras partes do corpo, como pernas (ciática) ou braços.
- Formigamento e Dormência: Sensações de formigamento ou dormência nas áreas afetadas.
- Fraqueza muscular: Fraqueza nos músculos inervados pelos nervos comprimidos.
Causas da Hérnia de Disco
A hérnia de disco é uma condição em que o núcleo pulposo de um disco intervertebral extravasa através de uma fissura ou ruptura no ânulo fibroso.
Isso pode ocorrer devido a várias causas e fatores de risco. Vamos explorar as principais causas da hérnia de disco.
1. Envelhecimento e Degeneração Natural
Com o passar dos anos, os discos intervertebrais sofrem desgaste natural. Este processo é conhecido como degeneração discal e é a causa mais comum de hérnia de disco. À medida que envelhecemos:
Perda de Flexibilidade: Os discos perdem parte do seu conteúdo de água, tornando-se menos flexíveis.
Fissuras no Ânulo Fibroso: O ânulo fibroso, a camada externa do disco, pode desenvolver pequenas fissuras, facilitando o extravasamento do núcleo pulposo.

2. Movimentos Repetitivos e Esforço Físico
Movimentos repetitivos ou esforços físicos excessivos podem danificar os discos intervertebrais. Isso é comum em atividades que envolvem:
Levantamento de Pesos: Levantar objetos pesados de maneira inadequada pode colocar pressão excessiva sobre os discos.
Torções e Flexões: Movimentos repetitivos de torção ou flexão da coluna podem causar microlesões nos discos.
3. Trauma ou Lesões
Traumas diretos na coluna, como acidentes de carro, quedas ou lesões esportivas, podem causar hérnia de disco.
O impacto pode provocar a ruptura do ânulo fibroso e o extravasamento do núcleo pulposo.
4. Má Postura
Manter uma postura inadequada por longos períodos pode aumentar a pressão sobre os discos intervertebrais, contribuindo para o desenvolvimento de hérnia de disco.
Exemplos de má postura incluem:
Sentar Curvado: Sentar-se com as costas curvadas ou sem suporte adequado.
Postura de Trabalho: Trabalhar em mesas ou computadores sem ajustes ergonômicos.
5. Excesso de Peso
O excesso de peso corporal coloca pressão adicional sobre a coluna vertebral, aumentando o risco de desgaste dos discos intervertebrais.
O peso extra, especialmente na região abdominal, pode sobrecarregar a parte inferior das costas (coluna lombar).
6. Fatores Genéticos
A predisposição genética pode desempenhar um papel no desenvolvimento de hérnia de disco.
Algumas pessoas podem ter um tecido discal mais fraco, tornando-os mais suscetíveis a rupturas e hérnias.
7. Sedentarismo
A falta de atividade física regular pode contribuir para a fraqueza muscular e má condição física geral, aumentando o risco de hérnia de disco.
Músculos fracos ao redor da coluna não fornecem suporte adequado, colocando mais pressão sobre os discos.
8. Fatores Ocupacionais
Certas profissões têm um risco maior de hérnia de disco devido à natureza do trabalho, como:
Trabalhadores da Construção: Levantamento de pesos e movimentos repetitivos.
Motoristas: Longos períodos sentados e exposição a vibrações.
Conclusão
A hérnia de disco pode ser causada por uma combinação de fatores, incluindo envelhecimento, movimentos repetitivos, trauma, má postura, excesso de peso, predisposição genética, sedentarismo e fatores ocupacionais.
Entender essas causas pode ajudar na prevenção e no manejo adequado da condição.
Se você suspeita que pode ter uma hérnia de disco, é importante procurar a orientação de um especialista, como o Dr. Marcos Vaz de Lima, para uma avaliação completa e um plano de tratamento personalizado.


Diagnóstico da Hérnia de Disco
O diagnóstico preciso da hérnia de disco é fundamental para determinar o tratamento mais adequado.
O processo de diagnóstico envolve uma combinação de avaliação clínica e exames de imagem.
Vamos explorar como é realizado o diagnóstico da hérnia de disco.
Avaliação Clínica
O primeiro passo no diagnóstico da hérnia de disco é uma avaliação clínica detalhada realizada por um especialista em ortopedia ou neurologia.
Essa avaliação inclui:
1. Histórico Médico
O médico começará coletando informações sobre o histórico médico do paciente, incluindo:
Sintomas: Descrição da dor, sua localização, intensidade e qualquer fator que a alivie ou agrave.
Início dos Sintomas: Quando os sintomas começaram e como têm evoluído.
Atividades Diárias: Informações sobre atividades físicas, ocupacionais e qualquer trauma recente.
2. Exame Físico
O exame físico ajuda a identificar sinais de hérnia de disco e avaliar a função neurológica do paciente. Durante o exame, o médico pode:
Inspecionar a Postura e a Coluna: Procurando por qualquer assimetria ou deformidade.
Palpação: Para identificar áreas de sensibilidade ou dor.
Testes de Movimento: Pedir ao paciente que realize movimentos específicos para avaliar a flexibilidade e a dor.
Teste Neurológico: Verificar reflexos, força muscular e sensações, para identificar qualquer comprometimento nervoso.
Exames de Imagem
Se a avaliação clínica sugerir a presença de uma hérnia de disco, o médico pode solicitar exames de imagem para confirmar o diagnóstico e determinar a extensão do problema. Os exames mais comuns incluem:
1. Radiografia (Raio-X)
Propósito: Embora não possam detectar a hérnia de disco diretamente, eles são úteis para descartar outras causas de dor nas costas, como fraturas ou problemas ósseos.
Limitação: Não mostra tecidos moles, como discos e nervos.
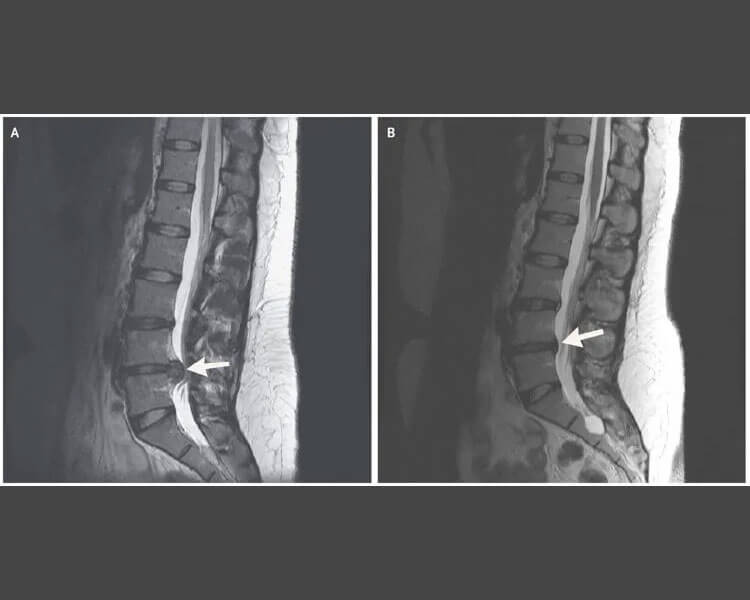
2. Ressonância Magnética (RM)
Propósito: A ressonância magnética é o exame mais eficaz para visualizar discos intervertebrais, nervos e a medula espinhal.
Benefícios: Proporciona imagens detalhadas que podem mostrar a localização exata e o tamanho da hérnia de disco.
Informações Adicionais: Pode revelar outras anomalias na coluna, como estenose espinhal ou tumores.
3. Tomografia Computadorizada (TC)
Propósito: Usada quando a ressonância magnética não está disponível ou é contraindicada.
Benefícios: Oferece imagens detalhadas da estrutura óssea e pode ser combinada com mielografia para visualizar a coluna e os nervos.
Testes Eletrofisiológicos
Em alguns casos, o médico pode solicitar testes eletrofisiológicos para avaliar a função dos nervos e músculos:
1. Eletroneuromiografia (EMG)
Propósito: Mede a atividade elétrica dos músculos.
Benefícios: Ajuda a determinar se há danos nos nervos ou músculos devido à hérnia de disco.
O diagnóstico da hérnia de disco é um processo abrangente que envolve a combinação de uma avaliação clínica detalhada e exames de imagem avançados.
Este diagnóstico preciso é essencial para desenvolver um plano de tratamento eficaz.
Se você estiver enfrentando sintomas de hérnia de disco, procure a orientação de um especialista, como o Dr. Marcos Vaz de Lima, para uma avaliação completa e opções de tratamento personalizadas.
Tratamento da Hérnia de Disco
O tratamento da hérnia de disco depende da gravidade dos sintomas, da localização da hérnia e da resposta do paciente às terapias iniciais.
Existem várias abordagens para tratar a hérnia de disco, que vão desde tratamentos conservadores até intervenções cirúrgicas. Vamos explorar as opções de tratamento mais comuns.
Tratamentos Conservadores
A maioria dos casos de hérnia de disco pode ser tratada com métodos conservadores, especialmente se os sintomas forem leves a moderados.
1. Repouso e Modificação de Atividades
Objetivo: Reduzir a dor e evitar a piora da hérnia.
Como Fazer: Limitar atividades que causam dor, evitar levantar pesos e fazer movimentos que sobrecarregam a coluna.
2. Aplicação de Calor e Frio
Objetivo: Aliviar a dor e reduzir a inflamação.
Como Fazer: Aplicar uma bolsa de gelo nas primeiras 48 horas para reduzir o inchaço, seguida de compressas quentes para relaxar os músculos.
3. Medicamentos
- Analgésicos: Para alívio da dor.
- Anti-inflamatórios não esteroides (AINEs): Para reduzir a dor e a inflamação.
- Relaxantes Musculares: Para aliviar espasmos musculares.
- Medicamentos Opiáceos: Para dor intensa, sob supervisão médica rigorosa.
- Corticosteróides Orais: Em alguns casos, para reduzir a inflamação e a dor.

Fisioterapia
A fisioterapia é inicialmente realizada para analgesia, uma parte crucial do tratamento conservador e pode ajudar a fortalecer os músculos das costas, melhorar a flexibilidade e reduzir a dor.
1. Exercícios de Alongamento e Fortalecimento
Alongamentos: Para aumentar a flexibilidade e aliviar a tensão muscular.
Exercícios de Fortalecimento: Para fortalecer os músculos ao redor da coluna e proporcionar melhor suporte.
2. Terapias Manuais
Massagem Terapêutica: Para reduzir a dor e melhorar a circulação.
Mobilização Articular: Para melhorar a amplitude de movimento.
3. Modalidades Físicas
Ultrassom Terapêutico: Para promover a cura dos tecidos.
Estimulação Elétrica: Para reduzir a dor e espasmos musculares.
Injeções
Se os tratamentos conservadores não proporcionarem alívio suficiente, as injeções podem ser uma opção.
1. Injeções de Corticosteróides
Objetivo: Reduzir a inflamação e aliviar a dor.
Como Fazer: Injeções epidurais de corticosteróides diretamente na área ao redor do nervo afetado.
2. Bloqueios Nervosos
Objetivo: Interromper a dor transmitida pelos nervos.
Como Fazer: Injeções de anestésicos locais e esteróides ao redor dos nervos específicos.
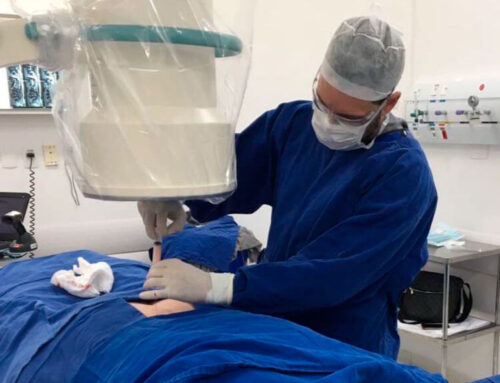
Cirurgia
A cirurgia é considerada quando os sintomas são graves, persistem por mais de seis semanas apesar do tratamento conservador, ou quando há sinais de comprometimento neurológico, como fraqueza muscular significativa ou perda de controle da bexiga ou intestino.
1. Discectomia endoscópica
Objetivo: Remover a parte do disco herniado que está pressionando o nervo.
Como Fazer: Procedimento minimamente invasivo onde o cirurgião faz uma pequena incisão para acessar e remover o material do disco.
Reabilitação Pós-Cirúrgica
Após a cirurgia, a reabilitação é crucial para garantir uma recuperação completa e prevenir futuras lesões.
Fisioterapia: Continuar com exercícios de fortalecimento e alongamento.
Atividades Gradativas: Retomar atividades diárias e esportivas de maneira gradual e controlada.
O tratamento da hérnia de disco varia de acordo com a gravidade dos sintomas e a resposta do paciente aos tratamentos iniciais.
Com uma abordagem adequada e personalizada, muitos pacientes conseguem alívio significativo e podem retornar às suas atividades normais.
Se você suspeita de hérnia de disco ou precisa de orientação sobre as opções de tratamento, consulte o Dr. Marcos Vaz de Lima para uma avaliação completa e recomendações especializadas.